
La menstruación es una parte natural y recurrente de la vida de muchas mujeres, y gestionar este proceso de manera cómoda y segura es esencial para el bienestar. A lo largo de los años, se han desarrollado diversos productos para ayudar en esta gestión, desde compresas y tampones hasta copas menstruales. Sin embargo, en los últimos tiempos, ha surgido una alternativa innovadora que está ganando popularidad rápidamente: las bragas menstruales. En este artículo, exploraremos qué son las bragas menstruales, cómo funcionan, sus beneficios y consideraciones, y por qué están revolucionando la higiene femenina.
¿Qué son las Bragas Menstruales?
Las bragas menstruales son una prenda de ropa interior especialmente diseñada para absorber el flujo menstrual sin necesidad de utilizar productos adicionales como compresas o tampones. Están confeccionadas con múltiples capas de tejidos técnicos que proporcionan una combinación de absorbencia, impermeabilidad y transpirabilidad, garantizando comodidad y seguridad durante el período.
¿Cómo Funcionan las Bragas Menstruales?
Las bragas menstruales suelen tener entre tres y cuatro capas de materiales específicos que cumplen diferentes funciones:
- Capa Absorbente: Esta capa está en contacto directo con la piel y tiene la capacidad de absorber y retener el flujo menstrual, manteniéndolo alejado de la piel para evitar sensaciones de humedad.
- Capa Antibacteriana: Algunas bragas menstruales incorporan una capa con tratamiento antibacteriano para prevenir olores y proliferación de bacterias.
- Capa Impermeable: Situada en el medio, esta capa evita que el flujo traspase la prenda y manche la ropa exterior.
- Capa Exterior: Fabricada con un material transpirable y cómodo que proporciona un ajuste seguro y confortable.
Beneficios de usar bragas menstruales
 Comodidad: Las bragas menstruales están diseñadas para ser cómodas y seguras, proporcionando libertad de movimiento sin la incomodidad que a veces generan otros productos menstruales.
Comodidad: Las bragas menstruales están diseñadas para ser cómodas y seguras, proporcionando libertad de movimiento sin la incomodidad que a veces generan otros productos menstruales.- Sostenibilidad: Son una opción ecológica, ya que son reutilizables y reducen significativamente la cantidad de residuos generados en comparación con los productos desechables.
- Ahorro Económico: Aunque la inversión inicial puede ser mayor, a largo plazo, las bragas menstruales resultan más económicas que la compra continua de tampones y compresas.
- Seguridad y Salud: Al no contener productos químicos ni fibras sintéticas potencialmente irritantes, son una opción más saludable para la piel.
- Conveniencia: Ideales para todo tipo de actividades, desde el trabajo hasta el ejercicio, proporcionando protección y seguridad durante todo el día.
Consideraciones al Usar Bragas Menstruales
- Capacidad de Absorción: Es importante conocer el nivel de flujo menstrual para elegir el tipo de braga adecuada. Algunas están diseñadas para flujos ligeros, mientras que otras pueden manejar flujos más pesados.
- Frecuencia de Cambio: Dependiendo del flujo, puede ser necesario cambiarse durante el día, por lo que es útil tener más de un par.
- Cuidado y Mantenimiento: Para prolongar la vida útil de las bragas menstruales, es esencial seguir las instrucciones de lavado proporcionadas por el fabricante, generalmente implica un enjuague inicial en agua fría y luego un lavado a máquina con detergente suave.
- Uso Nocturno: Muchas marcas ofrecen opciones específicas para uso nocturno, con mayor capacidad de absorción y cobertura adicional.
Marcas de bragas menstruales
El mercado de las bragas menstruales ha crecido exponencialmente, con numerosas marcas ofreciendo una amplia gama de opciones. Algunas de las marcas más conocidas incluyen Thinx, Modibodi, y Intimina. Cada marca ofrece diferentes estilos, colores y niveles de absorción para adaptarse a las necesidades individuales.
Comparte Felicidad y la salud femenina
En Comparte Felicidad, entendemos la importancia de la comodidad y la seguridad en la gestión del ciclo menstrual, y cómo estos factores impactan en la calidad de vida y la salud reproductiva de las mujeres. Nuestro enfoque principal, como programa de donantes, es el compromiso con el bienestar integral de nuestras donantes, proporcionando información y recursos sobre opciones de higiene menstrual sostenible y saludable.
Las bragas menstruales representan un avance significativo en la higiene femenina, ofreciendo una opción cómoda, sostenible y económica para gestionar el flujo menstrual. A medida que más mujeres descubren sus beneficios, es probable que continúen ganando popularidad y redefiniendo los estándares de cuidado menstrual. En Comparte Felicidad, estamos dedicados a apoyar la salud y el bienestar de las mujeres en todas las etapas de su vida, y alentamos a explorar opciones que promuevan una vida más saludable y sostenible.
Si estás interesada en aprender más sobre la salud menstrual, no dudes en ponerte en contacto con nosotros o visitar nuestro sitio web para obtener información adicional y recursos útiles.


 El tratamiento del vaginismo suele ser multidisciplinario, abordando aspectos físicos y emocionales. Aquí hay algunas estrategias comunes utilizadas:
El tratamiento del vaginismo suele ser multidisciplinario, abordando aspectos físicos y emocionales. Aquí hay algunas estrategias comunes utilizadas:
 El desequilibrio de la flora vaginal puede tener consecuencias negativas para la salud de la mujer. Una flora vaginal alterada puede aumentar el riesgo de infecciones vaginales, como la candidiasis y la vaginosis bacteriana. Estas infecciones pueden manifestarse con síntomas como picazón, irritación, flujo anormal y
El desequilibrio de la flora vaginal puede tener consecuencias negativas para la salud de la mujer. Una flora vaginal alterada puede aumentar el riesgo de infecciones vaginales, como la candidiasis y la vaginosis bacteriana. Estas infecciones pueden manifestarse con síntomas como picazón, irritación, flujo anormal y 
 1) Uso de preservativos
1) Uso de preservativos




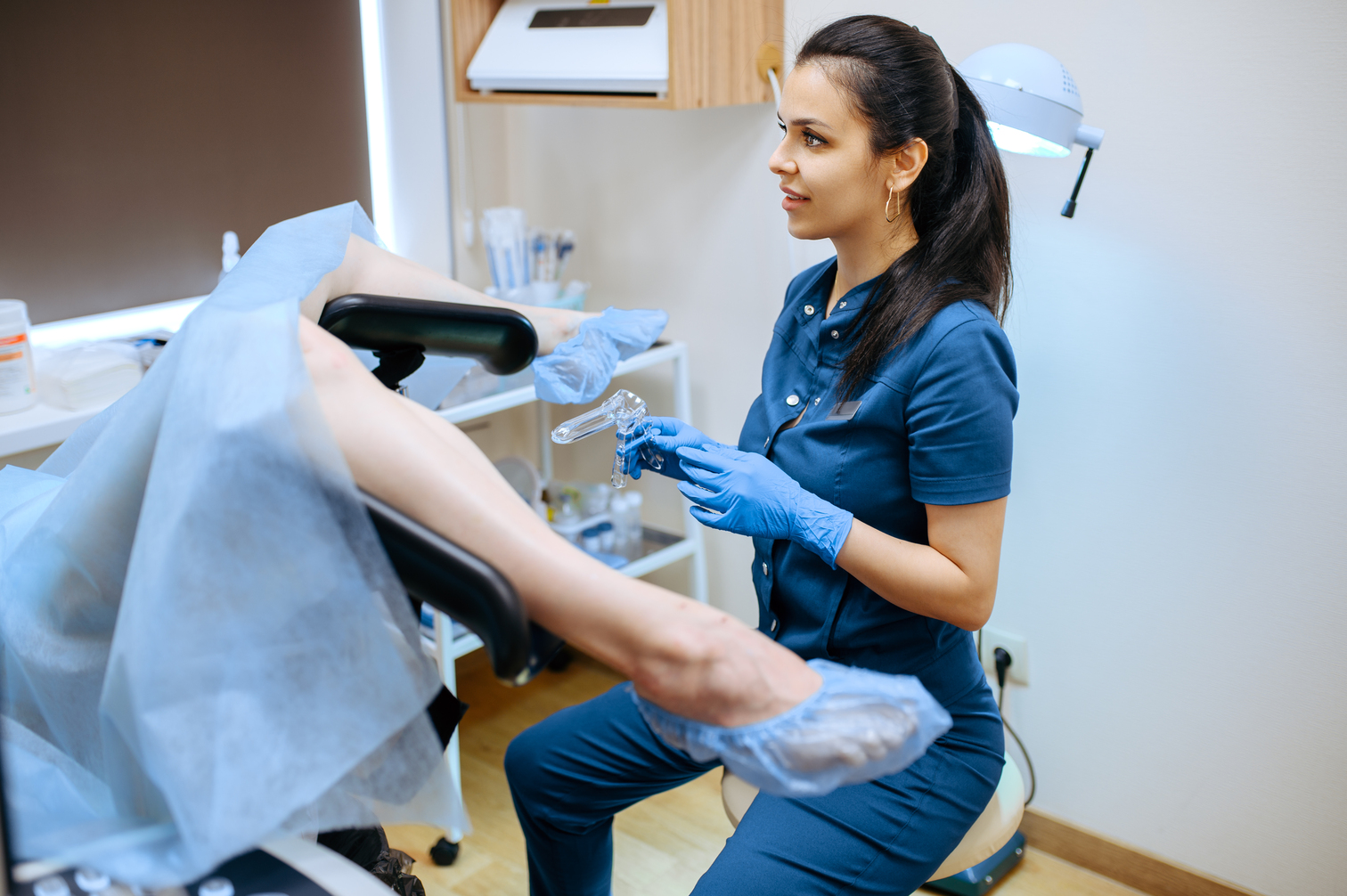

 Ya conocemos un poco más sobre esta prueba ginecológica pero, ¿qué enfermedades se detectan en una citología?
Ya conocemos un poco más sobre esta prueba ginecológica pero, ¿qué enfermedades se detectan en una citología?




 699 861 210
699 861 210